患者,37岁,因子宫内膜癌内分泌治疗4月,要求助孕治疗,于2019年7月3日入东南大学附属中大医院生殖医学科就诊。患者结婚后未避孕未孕1年,2018年底因不规则阴道流血外院就诊,行子宫内膜活检病理提示子宫内膜样腺癌,建议行子宫全切除术。但患者有强烈生育意愿,遂就诊于东南大学附属中大医院妇科,借用外院病理切片会诊提示子宫内膜复杂型增生伴非典型增生和鳞状上皮化生,部分区域癌变,形态符合中分化子宫内膜样癌,国际妇产科联盟(FGO)分级:2级。免疫组化补充结果示:ER(80%,+++),PR(80%,+++),Ki-67(30%,+)。盆腔(MRI)扫描未见子宫肌层浸润以及盆腔内异常信号,决定行保留生育功能的内分泌治疗。予以口服甲地孕酮+左炔诺孕酮宫内节育器(曼月乐)治疗。2019年5月27日因口服高效孕酮制剂以及曼月乐近3月,遂在宫腔镜下取子宫内膜组织活检,术中取出曼月乐,术毕再置入曼月乐,。子宫内膜病理提示:子宫内膜局灶中分化子宫内膜样癌,经内分泌治疗后,因有生育要求,故来生殖医学科要求行辅助生殖技术助孕治疗。患者平素月经周期规律,7/30天,量中,无痛经及性交痛,生育史:G0P0。既往体健,2月前发现“高血压病”现口服硝苯地平等药物治疗,自诉血压控制尚可,否认其他慢性疾病及传染病史,否认外伤手术及输血史,否认食物药物过敏史。本科接诊后确定有辅助生殖技术助孕指征,先行PPOS方案促取卵(此时患者宫内置曼月乐)。于2019年8月26日取出曼月乐,再次刮诊内膜提示间质大部分区域(90%)显著蜕膜样变,腺体呈分泌反应,说明内膜病变已逆转,停止内分泌治疗,未再上曼月乐环。
实验室检查:卵泡刺激素(FSH)5.63U/L、黄体生成素(LH)0.51U/L、雌二醇(E,)25.62pmo//L、睾酮(T)0nmol/L、催乳素(PRL)0.96nmol/L、孕酮(P)0.13nmol/L、脱氢表雄酮(DHEA)12.5ug/dl、抗苗勒管激素(AMH)0.43ng/ml;阴道B超检查示左、右侧卵巢基础窦卵泡数目(AFC)分别为4枚和2枚,提示卵巢储备功能减退(DOR)。CA125 27.15U/ml,甲状腺功能、免疫抗体、纤溶功能均正常范围。男方精液检查提示少弱精症,双方染色体核型正常。符合体外受精-胚胎移植(IVF-ET)治疗适应证。根据波塞冬分类本例归入第4组:患者≥35岁,AMH<1.2ng/ml。由此制定启动第一阶段IVF-ET治疗,方案及结局见表1。
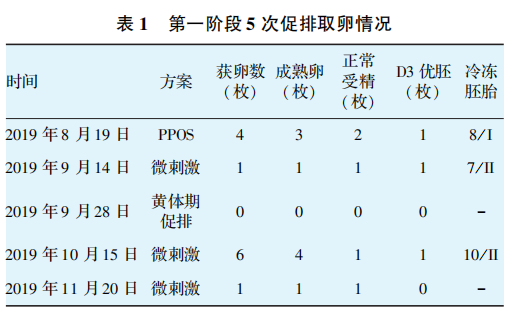
第一阶段患者取卵5次,获得3枚卵裂期优胚,拟行冻胚复苏移植,2019年11月诊刮子宫内膜病理示:子宫内膜呈增生性改变。第一阶段复苏周期分别采取了促排及人工周期两种内膜准备方案,共3个周期,并采取了移植前绒促性素(HCG)宫腔灌注、低分子肝素治疗等个体化治疗,患者均未孕。因3次FET共解冻移植3枚优质胚胎未孕,2020年5月复查宫腔镜,提示宫腔形态正常,复查子宫内膜病理,病理报告提示子宫内膜慢性炎,子宫内膜呈增生性改变。抗炎治疗同时,患者再次来院行辅助生殖治疗,进入第二阶段IVF治疗,方亲及结局见表2。
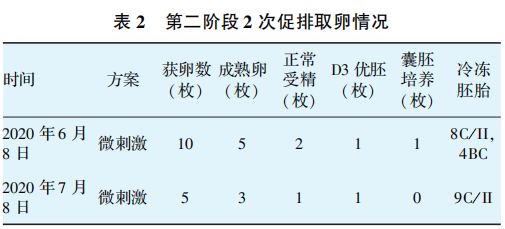
第二阶段患者取卵2次,共获得卵裂期I级胚胎(优胚)2枚和Ⅳ级胚胎1枚,遂分别冷冻了2枚I级胚胎。为了增加累积妊娠率,有研究表明,卵裂期形态学评分为低等级的胚胎依然有囊胚培养的价值,因此对1枚Ⅳ级胚胎进行了囊胚培养,形成1枚4BC囊胚,拟行冻胚复苏移植。2020年8月进入第四复苏周期,行降调人工替代(HRT)周期,9月5日移植1枚评分为4BC的囊胚,该周期未孕。至此,患者已取7次,移植失败4次,建议患者行子宫内膜容受性基因(ERA)检测。检测提示:窗口期退后1天,指导建议在下一个相同类型周期的孕酮转化后第6天移植囊胚,孕酮转化后第4天移植卵裂胚。窗口期病理提示:子宫内膜呈分泌早期样改变,未见明确浆细胞。据此.10月29日,进入第五复苏HRT周期,根据ERA检测结果于孕酮转化后第4天即11月13日移植两枚8C/I9C/I卵裂胚,该周期未孕。患者已无剩余胚胎,增加诊断:反复种植失败(recurrent implantation failure,RIF)。但患者有强烈的生育意愿,遂进入第三阶段IVF治疗。见表3。
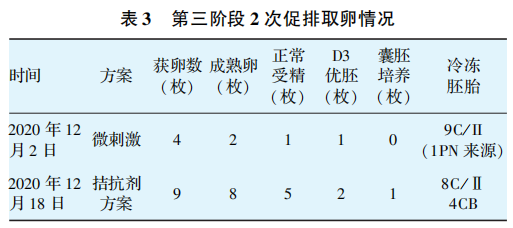
本周期决定进行鲜胚移植,采取拮抗剂方案,为提高妊娠率,移植了两枚胚胎(8C/Ⅱ 和8C/Ⅲ),同时给予黄体支持,妊娠结局为宫内妊娠。移植14天后查血β-hCG 207.05U/L,3天后复查血β-hCG 637.64U/L,移植后35天B超检查示:宫内早孕见胎心搏动,提示患者成功妊娠。移植后56天B超检查:宫内早孕见成形胚胎,头径14.7mm,头径26.6mm,胎心率174/min,宫内单胎妊娠,NT 0.18cm。于2021年9月21日剖宫产一活婴,Apgar评分10分,体质量2840g,身长49cm,健康状况良好。
虽然EC在绝经后妇女中更为普遍,但是约7.1%的病例被诊断时年龄在20~44岁。由于大量育龄女性推迟生育计划,未生育女性的EC发病率也在升高。许多患者在确诊时尚未完成生育或者有二次生育的意愿,因此,对这部分患者进行保留生育功能治疗非常重要。以孕激素为基础的药物治疗(包括LNG-IUS和宫腔镜手术治疗是目前EC保留生育功能治疗的两大选择。治疗期间每3个月应行超声检查及子宫内膜活检病理检查以评估疗效。一旦子宫内膜逆转,有生育要求患者应尽快考虑妊娠。本例患者合并多种不孕因素,预后较差,获取胚胎较困难,获得的胚胎数量也较少,获得囊胚的机会更少,在这种胚胎及其珍贵的情况下,便没有为其选择胚胎植入前遗传学诊断即三代试管治疗。同时因为本例患者属于低预后人群,卵巢功能低下加上早期子宫内膜腺癌,后者属于雌激素依赖性肿瘤,患者的促排方案宜选择来曲唑、黄体期促排,高孕激素促排、微刺激等方案,期间须同时严密监测内膜厚度。同时有研究发现辅助生殖技术不影响患者的肿瘤结局。诱导排卵与疾病复发风险增加无关,后续好娠也不会恶化肿瘤预后。这可能是由于辅助生殖技术可以增加EC保留生育功能治疗患者的妊娠率,妊娠期间体内高水平的孕激素对患者有长时间保护作用。
RIF是指患者连续经过多次胚胎移植,仍无法正常妊娠。从目前的研究成果看,R的病因大致可以分为母体因素和胚胎因素。母体因素也可分为局部子宫内膜容受性和全身因素。正常发育的子宫内膜是胚胎种植的前提。子宫内膜息肉、薄型子宫内膜、黏膜下子宫肌瘤、子宫内膜容受性下降、慢性子宫内膜炎等均有可能与RIF的发生相关。而本例患者在最终妊娠前经历5次移植,共移植6枚胚胎,均失败,考虑其反复种植失败主要与子宫内膜容受性有关,对于大量孕激素保留生育治疗的EC患者,影响其子宫内膜状态的因素是多方面的,包括子宫内膜增生及癌变的初始病变,治疗过程中的高孕激素状态,评估病情时多次宫腔操作等对内膜产生的影响,均有可能改变其子宫内膜容受性,影响妊娠结局。在保留生育治疗过程中,大量孕激素作用引起子宫内膜组织学变化,可抑制腺体增生,引起腺体分泌变化和间质蜕膜反应。同时,在保留生育治疗过程中的频繁宫腔操作,尤其是诊断性刮宫会对子宫内膜造成机械性损伤,子宫内膜厚度随着刮宫次数增多而变薄,当子宫内膜厚度≤7mm,功能层较薄或缺如,子宫内膜产生的血管内皮生长因子(VEGF)水平下降,而VEGF是胚胎成功植入所必需的。低VEGF引起血管发育不良,进一步恶化子宫内膜血流,恶性循环损害子宫内膜容受性,且宫腔操作增加宫腔粘连几率,宫腔粘连患者子宫内膜表现出局灶性缺血和(或)缺氧改变,如此多因素作用下造成种植窗偏移。
因此,对于本例患者,采取了子宫内膜容受性检测、移植前宫腔灌注HCG等多种个体化治疗方案,最终获得单胎活产。
综上所述,对这种合并多种不孕高危因素的低预后患者的治疗应针对不同情况,须采取个体化胚胎移植方案,治疗不孕症,以期获得满意的妊娠结局。